 Сегодня мы обсудим предлежания плаценты, которые случаются у беременных, ее типы и степени, расскажем на сайте alter-zdrav.ru, чем это опасно для будущей мамочки и малыша, проинформируем, что делают акушеры при данной патологии.
Сегодня мы обсудим предлежания плаценты, которые случаются у беременных, ее типы и степени, расскажем на сайте alter-zdrav.ru, чем это опасно для будущей мамочки и малыша, проинформируем, что делают акушеры при данной патологии.
Плацента образуется в организме женщины только в период вынашивания малыша и служит необходимым для него элементом жизни и полноценного развития.
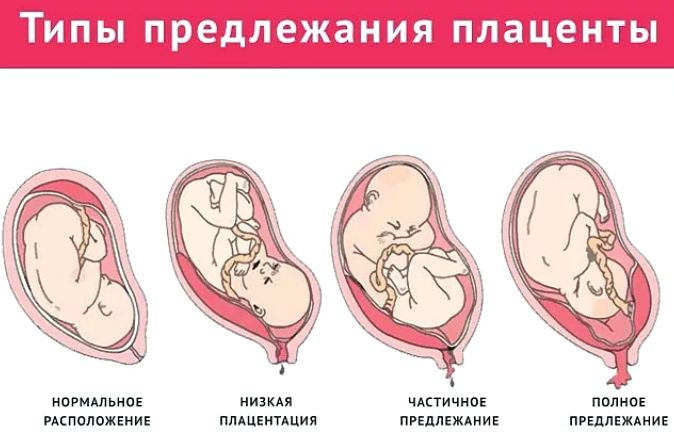
При нормальном течении беременности плацента прикрепляется в верхней широкой части матки, называемой ее дном. Слои этого участка органа более толстые, что позволяет «детскому месту», как ее еще называют, надежно прикрепиться и не сдвигаться во время роста матки и малыша.
- Что это такое предлежание плаценты, что значит
- Виды и степени предлежания плаценты
- Виды, различаемые при проведении УЗИ
- Классификация, основанная на влагалищном исследовании, проведенном в начале родовой деятельности и раскрытии шейки матки от 4 см.
- Степени перекрытия внутреннего зева
- Причины предлежания плаценты, почему развивается
- Симптомы предлежания плаценты, признаки
- Провоцирующие факторы
- Чем грозит предлежание плаценты женщине в беременности
- Диагностика предлежания плаценты, код по МКБ
- Лечение, тактика ведения беременной
- Показания к экстренным родам
- Послеродовые осложнения, последствия
- Профилактика
Что это такое предлежание плаценты, что значит
Но бывают случаи патологического расположения плаценты, при котором она частично или полностью перекрывает выход в родовые пути (внутренний зев) и препятствует рождению ребенка естественным путем. Это называется предлежанием плаценты.
Эта патология диагностируется примерно у 10% беременных на ранних сроках гестации. Но поскольку матка растягивается, обеспечивая плод необходимым пространством, то и местоположение предлежащей плаценты меняется. Это называется миграцией плаценты. В третьем триместре ее миграции можно не ожидать и патология наблюдается у 3% женщин.
Благодаря данному диагнозу беременная подлежит обязательной госпитализации и круглосуточному наблюдению специалистов. При своевременной помощи врачей опасности для ребенка и матери практически нет. Но при низкой оснащенности родильного дома, согласно статистике, около 25% новорожденных и 3% рожениц погибают.
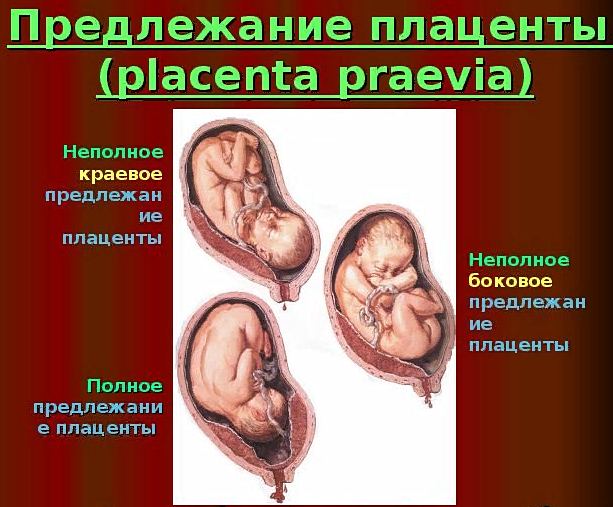
Виды и степени предлежания плаценты
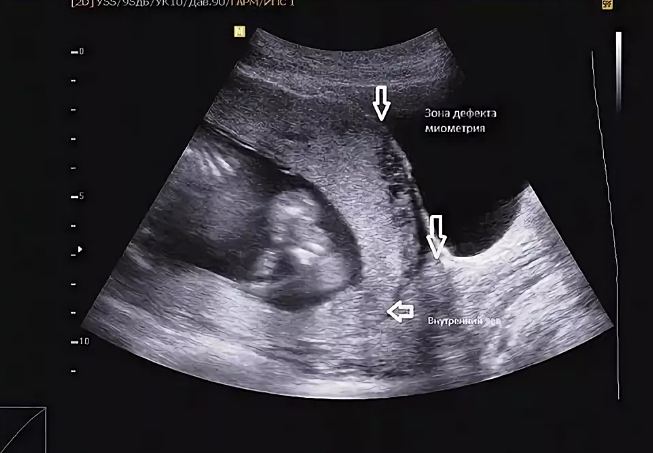
Вид предлежания определяется либо при помощи трансвагинального ультразвукового исследования, либо во время влагалищного осмотра гинекологом. Степень перекрытия внутреннего зева видна только при УЗИ.
Виды, различаемые при проведении УЗИ
- Полное предлежание. Встречается почти в 30% случаев и является наиболее опасным состоянием для малыша и мамы. Характеризуется полным перекрытием внутреннего зева.
- Неполное. Частота встречаемости варьируется от 30 до 50%. Состояние объясняется таким расположением последа, детского места, при котором основная ее часть находится на одной из стенок, а родовые пути закрыты на половину, большую или меньшую часть. Но голова ребенка при родах не сможет пройти в освободившуюся щель.
- Нижнее. По сравнению с предыдущими состояниями нижнее предлежание (низкая плацентация) является наиболее безопасным и в некоторых случаях позволяет женщине самостоятельно родить. Плацента в полости матки расположена ниже дна, но, не достигая внутреннего зева.
Классификация, основанная на влагалищном исследовании, проведенном в начале родовой деятельности и раскрытии шейки матки от 4 см.
- Центральное. Вид, аналогичный полному предлежанию. При пальпации гинеколог не ощущает плодных оболочек. Родовые пути перекрыты.
- Боковое. Родовые пути перекрыты только наполовину.
- Краевое. При осмотре врач ощущает шероховатости плодных оболочек. Край плаценты при этом наблюдается у края зева. Состояние соответствует неполному перекрытию.
Степени перекрытия внутреннего зева
- Соответствует нижнему предлежанию, при котором внутренний зев свободен. Детское место находится от него на расстоянии от 3 см.
- Характеризуется нахождением плаценты по краю зева, не препятствуя естественным родам.
При этом описываемый эмбриональный орган располагается в матке так, что перекрывает половину или меньшую часть родовых путей.
Особенностью данного типа патологии является то, что плацента предлежит к внутреннему зеву своей центральной зоной, расположившись по его окружности одинаковыми частями.
Причины предлежания плаценты, почему развивается
Главная причина патологического предлежания плаценты — это ранение слизистой оболочки матки (эндометрия). Нарушение ткани происходит по различным причинам.
- Осложненные или неоднократные роды. Предлежание диагностируется примерно у 75% женщин, вынашивающих вторую и последующие беременности.
- Предыдущее родоразрешение было за счет кесарева сечения.
- Курение, алкоголизм, наркомания.
- Аборты, диагностические выскабливания.
- Малый промежуток времени между беременностями.
- Аномалии развития матки и заболевания репродуктивной системы (двурогость матки, миома, гиперплазия, эндометриты, цервицит, кольпит, полипы матки и прочее).
- Нарушение местного кровообращения.
- Многоплодие.
- Возраст беременной старше 35-40 лет.
- Длительное лечение бесплодия до наступившей беременности.
- Женщины азиатских рас.
Симптомы предлежания плаценты, признаки
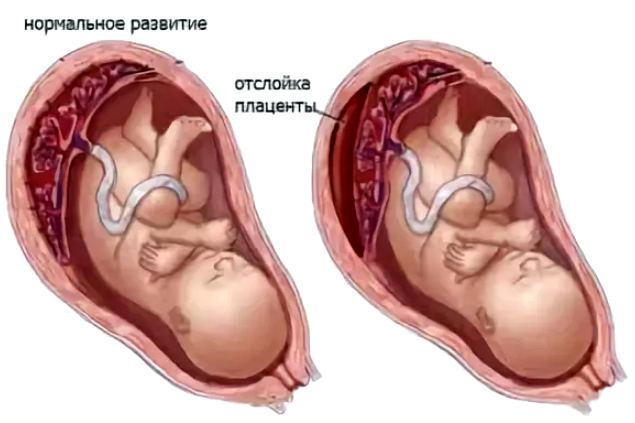
Симптомом и критичным состоянием, угрожающим одновременно двум жизням, является кровотечение из половых путей. Оно обусловлено отставанием (отслаиванием) плаценты от внутренней поверхности матки и разрывом кровеносных сосудов.
При частичном виде отслаивания кровотечение проявляется в третьем триместре, а при полном предлежании с середины беременности.
- Кровотечение начинается внезапно, без болевых ощущений, в подавляющем количестве случаев ночью.
- Малое число беременных при кровотечении чувствуют схватки.
- Кровь яркая, алого цвета.
- Возможно внутреннее кровоизлияние, обнаруживаемое только на УЗИ в виде гематомы.
- Кровотечения неоднократные, периодически возникающие до самых родов.
- Перед родами сокращения матки провоцируют более обильную кровопотерю.
Во время беременности более 30% женщин с предлежащей плацентой страдают от кровотечений, а у более 60% они отмечаются с началом родовой активности.
Провоцирующие факторы
- Увеличивающаяся в размерах матка;
- Надсадный кашель;
- Физическое напряжение;
- Половой акт;
- Напряжение брюшных мышц во время дефекации;
- Повышенный тонус матки;
- Прием горячей ванны, посещение бани, сауны;
- Влагалищный осмотр гинекологом;
- Осложнения.
Чем грозит предлежание плаценты женщине в беременности
Периодическая кровопотеря беременной женщины опасна и негативно или пугающе сказывается на состоянии обоих организмов — матери и развивающегося плода.
Может развиться:
- Анемия;
- Угроза выкидыша;
- Прирастание предлежащей плаценты;
- Гипотония;
- Эндометрит;
- Гестоз;
- Гиповолемический шок;
- Задержка роста и развития малыша;
- Аномальное положение плода в утробе матери;
- Гипоксия;
- Сепсис;
- Пороки и аномалии развития малыша;
- Малый вес новорожденного;
- Умственная отсталость;
- Ранняя смертность детей;
- Затяжная или тяжелая форма желтухи;
- Длительное пребывание новорожденного в отделении реанимации.
Диагностика предлежания плаценты, код по МКБ
Самым щадящим и информативным методом диагностики является УЗИ. Немаловажное значение имеет КТГ и аускультация плода.
Вагинальный осмотр показан только при невозможности проведения УЗИ. Исследование проводят крайне осторожно и при полной готовности оказать помощь, так как оно способно спровоцировать массивное кровотечение.
Код предлежания плаценты по МКБ 10 — O44.
Лечение, тактика ведения беременной
Что же делать женщине, вынашивающей малыша с диагнозом предлежание плаценты?
Во-первых, в период беременности показан абсолютный эмоциональный, физический и половой покой.
При первом кровотечении в срок до 34-36 недель женщина подлежит обязательной госпитализации. При улучшении состоянии возможна выписка домой. При рецидивах беременная помещается в отделение патологии до родов.
- Глюкокортикостероиды. Преднизолон, дексаметозон.
- Препараты железа. Феррум лек.
- Спазмолитики. Дротаверин.
- Витаминные комплексы.
- Иммуноглобулин при отрицательном резус-факторе у мамы.
- Лекарства, обладающие токолитическим эффектом. Токоферол.
- Препараты, улучшающие кровоток. Дипиридамол, аскорбиновая кислота, пентоксифиллин.
В стационаре 1 раз в 7 дней проводят КТГ, 1 раз в 30 дней УЗИ, анализ крови и измерение артериального давления по рекомендации врача.
Несмотря на все назначения и контроль нужно быть готовыми к экстренным родам в любой момент.
Показания к экстренным родам
- Легкие плода достаточно зрелые;
- КТГ плода показывает неудовлетворительные результаты;
- Гемодинамика беременной нестабильна;
- Рецидивирующая потеря крови объемом более 200 мл или первичное обильное неостанавливающееся кровотечение;
В большинстве случаев операция по родоразрешению заканчивается благополучно. Но порой встречаются единичные критичные ситуации, в которых кесарево сечение проводится с целью спасения жизни женщины, не принимая во внимание степень зрелости плода.
Послеродовые осложнения, последствия
- Тромбофлебит.
- Восходящие инфекции.
- Кровотечения различной степени тяжести. При массивной кровопотере возможно удаление матки с целью сохранения жизни матери.
Профилактика
Порой предлежание возникает из-за неконтролируемых женщиной причин. Но с целью повышения шанса нормального течения беременности желательно избегать абортов, следить за гормональным фоном и своевременно и качественно лечить гинекологические заболевания.